Vì sao chủ động phòng ngừa cúm lại cực kỳ quan trọng khi COVID-19 quay trở lại (Phần 1)
1. Tình trạng đồng nhiễm cúm và COVID-19
Trong điều trị y khoa, có nhiều trường hợp bệnh nhân hô hấp bị cúm và COVID cùng lúc. Đây là điều không hiếm, đặc biệt ở khu vực châu Á, nơi có tỷ lệ đồng nhiễm cao hơn so với các khu vực khác trên thế giới.
Tại châu Á, nghiên cứu cho thấy khoảng 14–21% người mắc COVID cũng nhiễm cúm cùng thời điểm. Thậm chí, phân tích năm 2025 còn ghi nhận tỷ lệ này lên đến 21% – cao nhất so với các châu lục khác.
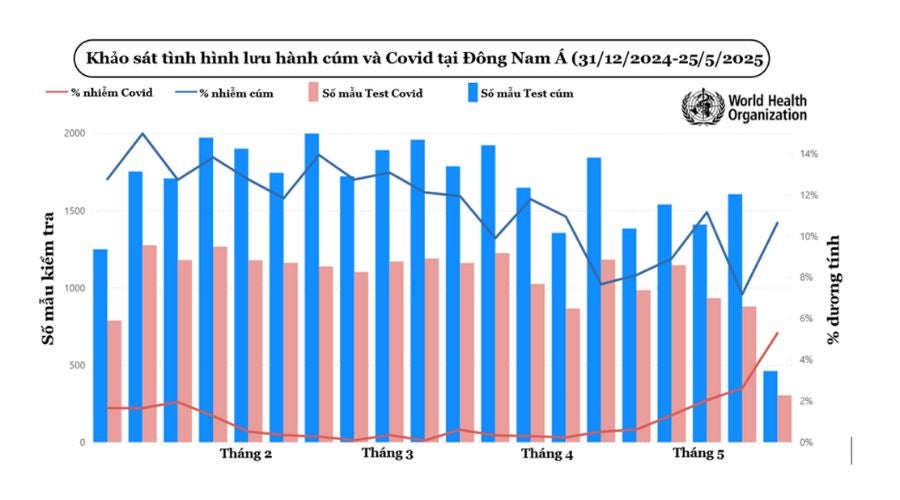
Hiện nay, biến chủng NB.1.8.1 của COVID-19 đang gia tăng và được cảnh báo có khả năng lây lan nhanh. Tuy nhiên, virus cúm lại có thời gian ủ bệnh ngắn hơn và có thể lây truyền ngay từ một ngày trước khi xuất hiện triệu chứng. Do đó, cả hai loại virus này đều có khả năng lây nhiễm mạnh, khiến nguy cơ bùng phát dịch bệnh trong cộng đồng trở nên đáng lo ngại.
2. Nhiều người không biết mình mắc cả cúm và COVID-19 vì triệu chứng rất giống nhau
Không ít người bệnh ngạc nhiên khi có chẩn đoán nhiễm cả cúm lẫn COVID-19, vì triệu chứng của hai bệnh này quá giống nhau. Cả hai đều gây ra các biểu hiện như sốt, ho, mệt mỏi, đau họng hoặc khó thở, khiến người bệnh – và cả bác sĩ – rất khó phân biệt nếu không làm xét nghiệm.
Chính vì sự trùng lắp này, nhiều trường hợp bị chẩn đoán trễ hoặc bỏ sót một trong hai bệnh, dẫn đến chậm điều trị hoặc điều trị chưa triệt để. Mặt khác, xét nghiệm để phát hiện đồng thời cúm và COVID-19 vẫn chưa được triển khai rộng khắp. Ở nhiều nơi, xét nghiệm chỉ tập trung vào một bệnh nên cũng dễ bỏ sót chẩn đoán
Điều này khiến tình trạng đồng nhiễm thường diễn tiến nặng hơn, đặc biệt với người lớn tuổi, phụ nữ có thai, trẻ em, người có bệnh nền hoặc hệ miễn dịch yếu

3. Cúm và COVID-19 cùng tấn công có thể ảnh hưởng nghiêm trọng đến sức khỏeg gặp
Khi một người đồng thời nhiễm cả cúm và COVID-19, sức khỏe của họ có thể bị ảnh hưởng nặng nề hơn nhiều so với khi chỉ mắc một trong hai bệnh.
Biến chứng nặng có thể xảy ra
Đồng nhiễm hai virus này làm suy yếu và suy giảm nghiêm trọng bạch cầu – những chiến binh của hệ miễn dịch bảo vệ cơ thể khỏi tác nhân gây bệnh. Khi bạch cầu bị tổn thương, cơ thể mất khả năng chống đỡ với virus và các vi khuẩn khác, khiến tình trạng nhiễm trùng nặng hơn.
Đã có nhiều trường hợp đồng nhiễm dẫn đến viêm phổi nặng, tổn thương phổi lan tỏa, suy hô hấp, đòi hỏi phải nhập viện và hỗ trợ thở máy. Bên cạnh đó, khi đồng nhiễm virus cúm và COVID, thời gian bệnh thường kéo dài hơn so với nhiễm từng virus đơn lẻ, khiến cho người bệnh mệt mỏi kéo dài và hồi phục chậm hơn.
Điều trị trở nên phức tạp
Việc điều trị đồng thời cúm và COVID-19 không đơn giản [6]. Mỗi loại virus cần một loại thuốc kháng virus khác nhau – ví dụ như oseltamivir cho cúm, nhưng thuốc này lại không có tác dụng với COVID. Vì vậy, chúng tôi cần phối hợp nhiều loại thuốc trong quá trình điều trị, và điều này có thể gây ra tương tác thuốc hoặc làm giảm hiệu quả điều trị nếu không cẩn trọng
Ngoài ra, nguy cơ nhiễm trùng do vi khuẩn “ăn theo” cũng cao hơn, nên chúng tôi thường phải theo dõi sát và điều trị phối hợp nếu phát hiện có đồng nhiễm vi khuẩn
Lời khuyên:
Đồng nhiễm cúm và COVID không chỉ khó phát hiện mà còn khiến việc điều trị trở nên phức tạp, tiềm ẩn nhiều rủi ro cho sức khỏe. Vì thế, cách bảo vệ tốt nhất là chủ động phòng ngừa từ sớm. Trong đó, vaccine chính là lá chắn hiệu quả và có độ an toàn cao, giúp giảm nguy cơ mắc bệnh và ngăn ngừa những biến chứng nguy hiểm có thể xảy ra.
Xem thêm:
- Lợi ích khi tiêm phòng cúm trên đối tượng dễ tổn
- Diễn biến bất thường của dịch cúm đầu năm 2025: Phụ nữ mang thai và chuẩn bị mang thai cần làm gì?
- Diễn biến bất thường của dịch cúm đầu năm 2025: Thực trạng và giải pháp