Một số phương pháp tránh thai nội tiết và nguy cơ huyết khối

Chuyên gia viết bài: ThS.BS. Đinh Trung Hiếu
Bác sĩ Trung tâm Đột quỵ, Bệnh viện Bạch Mai
Ngày cập nhật: 27/8/2025
Mục lục
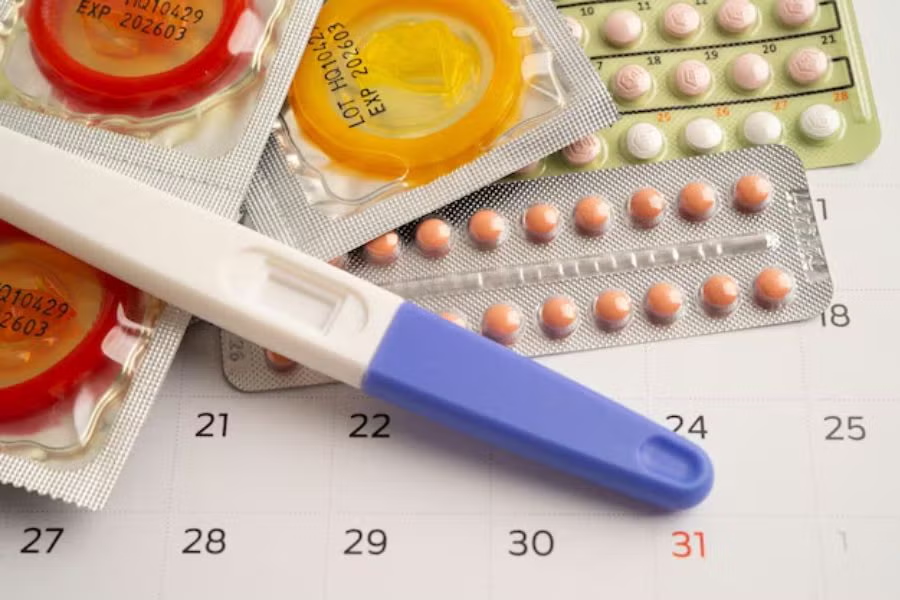
1. Thuốc tránh thai đường uống (viên kết hợp estrogen và progestin)
Đây là phương pháp phổ biến nhất hiện nay. Khi dùng đúng cách, hiệu quả ngừa thai có thể đạt trên 99%. Ngoài tác dụng tránh thai, thuốc còn giúp điều hòa chu kỳ kinh nguyệt, làm giảm đau bụng kinh, giảm lượng máu mất trong kỳ kinh, cải thiện mụn trứng cá và giảm nguy cơ mắc các bệnh như ung thư buồng trứng, ung thư nội mạc tử cung và viêm vùng chậu.
Thuốc tránh thai cũng có một số nhược điểm như cần uống đều đặn mỗi ngày vào một khung giờ cố định; nếu quên uống, hiệu quả sẽ giảm. Một số phụ nữ gặp tác dụng phụ nhẹ như buồn nôn, đau đầu, căng ngực hoặc chảy máu giữa kỳ.
Liên quan đến nguy cơ huyết khối khi dùng thuốc tránh thai đường uống, nguy cơ này là rất nhỏ. Cụ thể ở phụ nữ không dùng thuốc tránh thai đường uống, nguy cơ huyết khối tĩnh mạch là khoảng 1-5/10.000 người/năm. Khi dùng thuốc tránh thai loại kết hợp, nguy cơ tăng lên khoảng 3-9/10.000 người/năm.
2. Miếng dán tránh thai, vòng âm đạo nội tiết
Các phương pháp tránh thai nội tiết như miếng dán hoặc vòng âm đạo có một số lợi điểm, cụ thể là hiệu quả tránh thai cao nếu sử dụng đúng cách. Việc sử dụng cũng khá thuận tiện, miếng dán chỉ cần thay mỗi tuần, vòng âm đạo được đặt trong 3 tuần rồi nghỉ 1 tuần, giúp hạn chế tình trạng quên. Ngoài ra, các phương pháp này còn giúp kinh nguyệt đều hơn, và giảm đau bụng kinh.
Tuy nhiên, như những phương pháp tránh thai khác, miếng dán tránh thai và vòng âm đạo cũng đi kèm với một số bất lợi. Một số người có thể gặp tác dụng phụ như đau đầu, buồn nôn, căng tức ngực, ra máu giữa kỳ kinh, kích ứng da tại vị trí dán hoặc cảm giác khó chịu vùng âm đạo. Việc tuân thủ lịch thay miếng dán hoặc vòng âm đạo đúng thời gian là điều bắt buộc, bởi nếu quên hoặc trễ, hiệu quả tránh thai sẽ giảm.
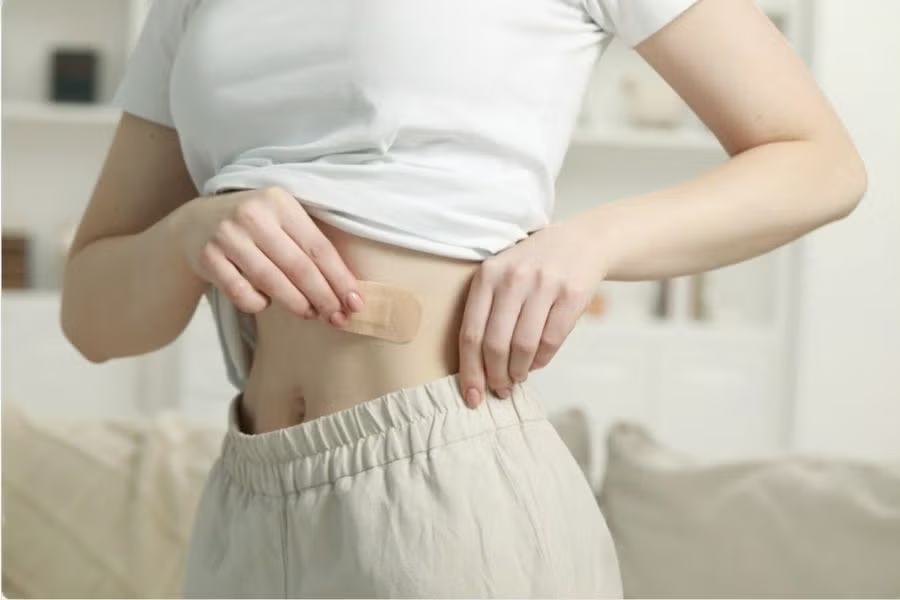
Một điểm đáng lưu ý nữa là nguy cơ huyết khối – một biến chứng nghiêm trọng hiếm gặp. Khi dùng miếng dán hoặc vòng âm đạo nội tiết, khả năng huyết khối xảy ra ở khoảng 7–10 trên 10.000 người mỗi năm. Nguy cơ đột quỵ hoặc nhồi máu cơ tim cũng tăng nhẹ, đặc biệt ở những người có yếu tố nguy cơ kèm theo như hút thuốc, béo phì hoặc tuổi trên 35.
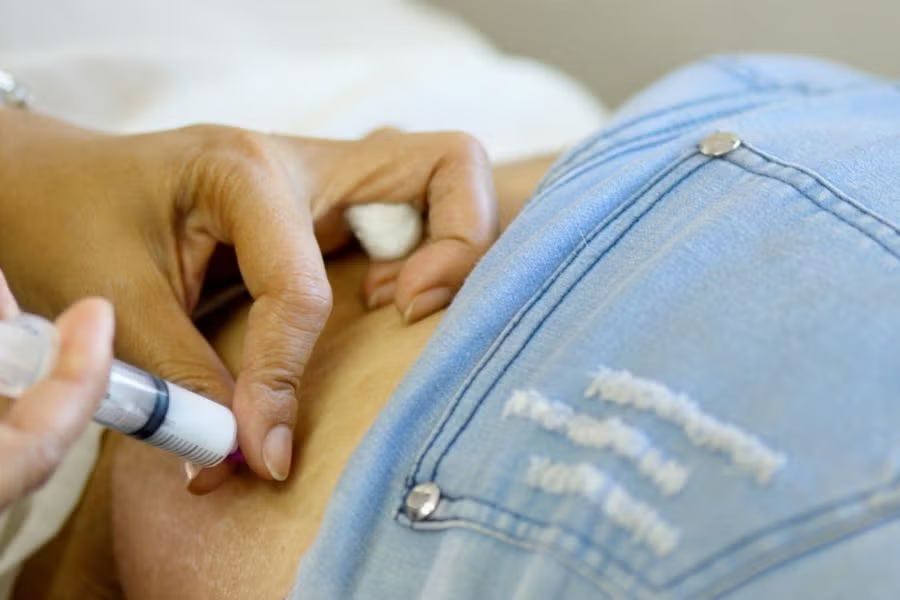
3. Tiêm tránh thai
Tiêm tránh thai là phương pháp hiệu quả cao, phù hợp với những người hay quên uống thuốc hàng ngày. Với một mũi tiêm, người dùng có thể được bảo vệ tránh thai trong khoảng 3 tháng. Nhiều phụ nữ khi sử dụng thấy giảm đau bụng kinh. Bên cạnh đó, phương pháp cũng có độ an toàn cao cho phụ nữ đang cho con bú.
Mặt khác, tiêm tránh thai cũng đi kèm với một số bất tiện và tác dụng phụ cần được cân nhắc. Trong giai đoạn đầu sử dụng, kinh nguyệt có thể trở nên không đều, có hiện tượng ra máu bất thường và về sau có thể mất kinh tạm thời. Một số người có xu hướng tăng cân nếu sử dụng lâu dài, và sau khi ngưng tiêm, việc hồi phục khả năng sinh sản không diễn ra ngay lập tức mà có thể mất từ vài tháng đến hơn một năm để có thai trở lại [11]. Ngoài ra, có nghiên cứu cho thấy việc sử dụng kéo dài làm giảm mật độ xương, dù tình trạng này thường hồi phục sau khi ngưng thuốc. Điểm bất tiện nữa là người dùng phải đến cơ sở y tế định kỳ mỗi 3 tháng để tiêm nhắc lại.
Về nguy cơ huyết khối, mặc dù thuốc tiêm chỉ chứa progestin – vốn được xem là ít ảnh hưởng đến đông máu hơn so với estrogen – nhưng một số nghiên cứu cho thấy loại progestin này vẫn có thể làm tăng nhẹ nguy cơ hình thành cục máu đông trong tĩnh mạch, gây huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi. Cơ chế chưa được hiểu hoàn toàn, nhưng có thể liên quan đến tác động của thuốc lên các yếu tố đông máu và sự thay đổi chuyển hóa trong cơ thể.
Trong các phương pháp tránh thai nội tiết kể trên, thuốc tránh thai đường uống vẫn giữ vai trò trung tâm nhờ tính linh hoạt, hiệu quả cao và nhiều lợi ích sức khỏe kèm theo. Mỗi người nên chọn phương pháp phù hợp với nhu cầu, hoàn cảnh và tình trạng sức khỏe cá nhân. Nếu có ít nhất một trong số các yếu tố nguy cơ: tuổi >35, hút thuốc, béo phì, hậu sản, tiền sử huyết khối tĩnh mạch, tình trạng bất động kéo dài (sau mổ, liệt vận động), một số bệnh lý khác hoặc di truyền liên quan đến tình trạng tăng đông, thì cần thiết phải có sự tư vấn của bác sĩ chuyên khoa trước khi sử dụng.
Xem thêm:
- Viên uống tránh thai và nguy cơ huyết khối: Bạn đã hiểu đúng chưa?
- Mối liên hệ giữa thuốc tránh thai và sức khỏe làn da
- Hiểu đúng về thuốc tránh thai và phòng ngừa huyết khối (Phần 1)











